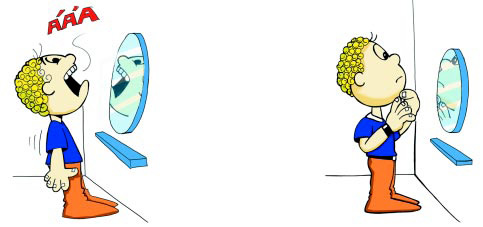ATM e DTM – SAIBA TUDO!
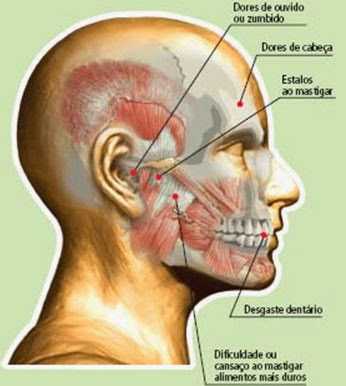
– Dores de cabeça Frequentes
– Dores de cabeça ao acordar e no final do dia
– Dores na face e ao mastigar
– Dores na região de pescoço (nuca) e ombros
– Cansaço facial
– Má qualidade de sono
– Apertamento dentário (Briquismo)
– Ranger os dentes (Bruxismo)
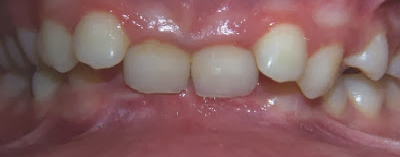
– Dentes que não ocluem corretamente
– Dificuldade de abrir a boca
– Estalitos (click) ao abrir e/ou fechar a boca
– Barulhos no ouvido (zumbido, estampido, apito)
* Se você disse sim a algum destes sintomas acima, você pode estar sofrendo de DTM!!
… MAS O QUE É DTM?
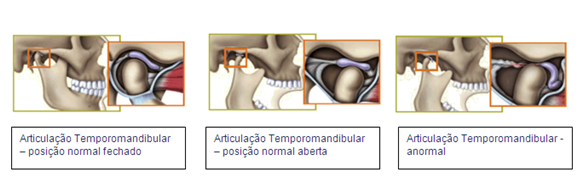
DTM é o nome dado a Disfunção da ATM (Articulação Têmporo Mandibular), e ocorre quando esta articulação não esta trabalhando de forma adequada, ocasionando uma disfunção, esta disfunção pode causar deformidades na estrutura levando a sintomas,como os citados acima.
A DTM muitas vezes é diagnosticada e tratada como enxaqueca, onde mio-relaxantes musculares são receitados ou com placas dentárias para evitar desgaste dentário, o que até pode amenizar as dores e os desgastes, mas NÃO reabilitam o sistema e NÃO devolvem ao paciente uma função mastigatória adequada.
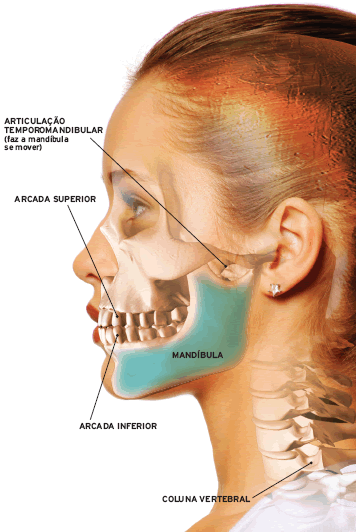
O QUE É ATM E PRA QUE SERVE?
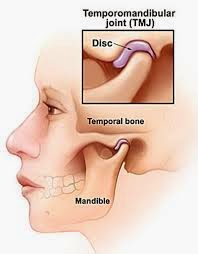
Varios fatores podem alterar o funcionamento adequado da ATM, dentários (dentes que não se encaixam corretamente), funcionais (mastigação unilateral e/ou vertical), para-funcionais (apertar e ranger os dentes), traumas (face ou boca), emocionais (stress, ansiedade, depressão…)
Quando essas alterações ocorrem, a ATM começa a exercer uma função de forma incorreta, desenvolvendo uma disfunção a DTM.
COMO OCORRE A DTM?
Os dentes ficam bem próximos (semi-oclusão) durante o dia e só devem se encostar (ocluir) quando engolirmos a saliva (deglutir) ou mastigamos, ou seja, são apenas toques…
Quando mantemos os dentes encostados ou os apertamos, estamos inserindo a Cabeça da Mandíbula na Fossa do Têmporal e o Disco Articular é “achatado”, se remodelando (embriologia fibro-elástica), e “escorregando” para a frente.
A Cabeça da Mandíbula por sua vez vai para trás do disco, próximo a uma região chamada Retro-Meniscal que é muito inervada, como a resposta do nervo é dor, dá-se início a dores de cabeça e em região de ATM.
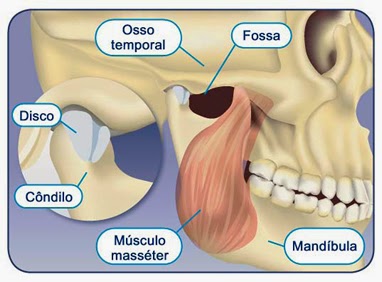
Este apertamento dentário altera a tonicidade dos músculos faciais, causando dores na face (região de temporal), também nas bochechas (região de Masseter) e no pescoço.
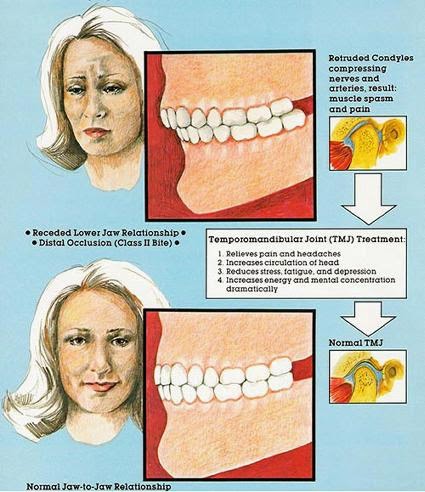 O tratamento é realizado através de aparelhos removíveis Ortopédicos Funcionais Planas de uso principalmente noturno.
O tratamento é realizado através de aparelhos removíveis Ortopédicos Funcionais Planas de uso principalmente noturno.
O tratamento consiste principalmente na mudança de postura da mandíbula, devolver ao paciente a harmonia de bases ósseas (Maxila e Mandíbula), recuperação da dimensão vertical da região inferior da face, re-equilibrio mastigatório, alívio das dores de cabeça e face, melhora dos desgastes parafuncionais.
* O diagnóstico deve ser realizado e a DTM tratada o mais breve possível, pois trata-se de um distúrbio progressivo e bastante prejudicial ao bem-estar funcional, físico e emocional do paciente!
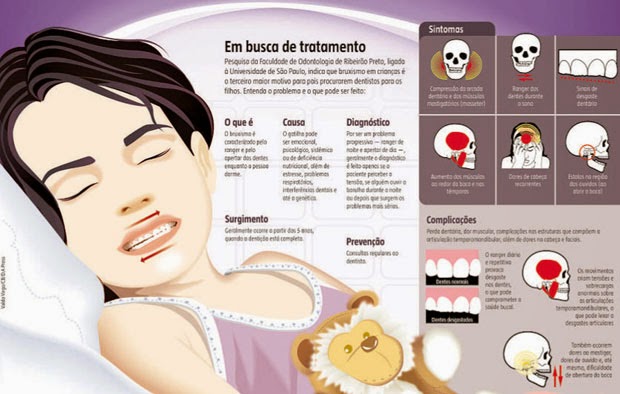
BRUXISMO EM CRIANÇAS
Pesquisa de Faculdade de Odontologia de Ribeirão Preto, ligado a Universidade de São Paulo, indica que bruxismo em crianças é o terceiro maior motivo para pais procurarem dentistas para os filhos. Entenda o problema e o que pode ser feito:
Hábitos Orais – Mamadeira, Chupeta, Dedo e Roer unha
Hábitos Orais – Mamadeira, Chupeta, Dedo e Roer unha
MEU FILHO PRECISA DE APARELHO ORTOPÉDICO??
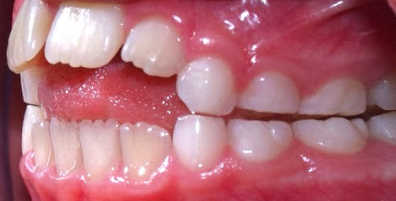
Cruzamento Dentário Anterior – Crossbite Of Front Teeth
Nesta situação o dente da frente (anterior) e de cima (superior) está “cruzado” ou seja, atrás do dente anterior de baixo (inferior).
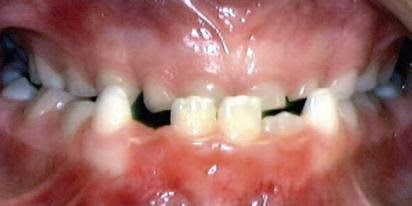
Esta situação é bem mais grave que a anterior pois não existe apenas o cruzamento dentário anterior, mas o cruzamento de todos os dentes anteriores e desarmonia das bases ósseas.
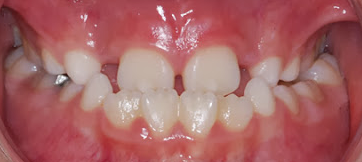
A mandíbula encontra-se à frente da maxila, que esta para trás e “dentro” da mandíbula, o que pode causar alterações em sentido, direção e deslocamento do crescimento desses ossos e do relacionamento dos mesmos entre si. O tratamento deve ser o mais rápido possível, afim de evitar cirurgia futura!
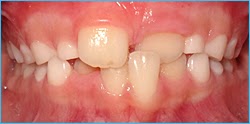
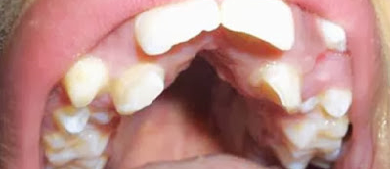
Mordida Cruzada Posterior – Crossbite Of Back Teeth
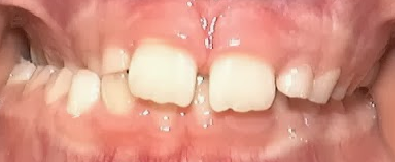
Nesta Situação os dentes superiores de trás (posteriores) estão “cruzados” ou seja, estão pra dentro posteriores inferiores)
As Mordidas Cruzadas Posteriores podem ser unilaterais (de um só lado, direito ou esquerdo) como na foto a cima, e também podem ser Bilaterais (ambos os lados), como na foto ao lado.
Apinhamento Dentário – Crowding
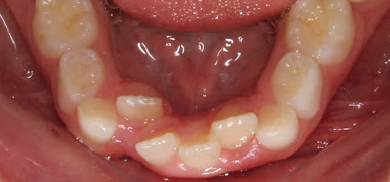
Nesta situação os dentes “entortam” ou “encavalam” (apinham), pela falta de espaço para que eles consigam ficar cada qual no seu devido lugar.
Ocorre por falta de desenvolvimento ósseo ou seja, falta expansão óssea para que o tamanho do osso seja compatível ao tamanho dos dentes.
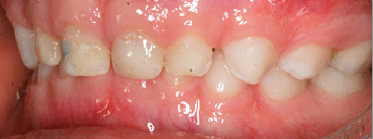
Mordida Aberta – Open Bite (Anterior ou Posterior)
Nesta situação os dentes da região da mordida aberta, não se tocam quando a criança fecha a boca, todos os dentes se tocam e nesta região fica um espaço.
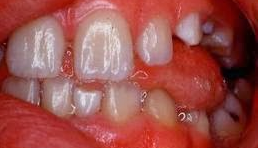
Podem ser causadas por maus hábitos como uso de chupeta, mamadeira, chupar dedo e principalmente má postura da língua, onde o fonoaudiólogo se faz muito importante.
Sobressaliência – Protrusion
Nesta situação a maxila parece muito à frente da mandíbula e os dentes superiores ficam muito inclinados para frente, geralmente “apoiados” nos lábios inferiores o que faz com que estes se projetem cada vez mais.
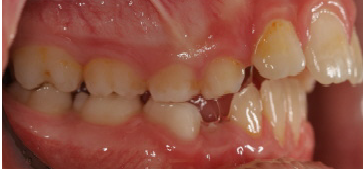
Na maioria dos casos não é a maxila que esta desarmônica, a maxila esta bem posicionada em relação a base do crânio e sim, a mandíbula que esta retruída (para trás), dando a “impressão” de protrusão maxilar.
Mordida Profunda – Deep Bite
Quando a criança oclui (encosta os dentes), os dentes superiores anteriores cobrem quase todo, ou todo, dente anterior inferior.
Em alguns casos a mordida profunda é tão severa que os incisivos inferiores ocluem no palato, ou seja os dentes da frente de baixo encostam no céu da boca, machucando a criança.
IMPORTANTE:
A identificação da má oclusão deve ser o quanto antes, mesmo em crianças bem pequenas já se utiliza tratamento (pistas diretas), sem uso de aparelhos. Crianças maiores por volta dos 5-6 anos já estão aptas ao uso dos aparelhos funcionais dos maxilares, pois estes além de serem extremamente eficientes, são confortáveis e não machucam a criança!!
*Cada má oclusão em si, já vale um post único para descrever a etiologia, desenvolvimento, tratamento e aparelho adequado para cada caso, que é mina intenção futura! 🙂
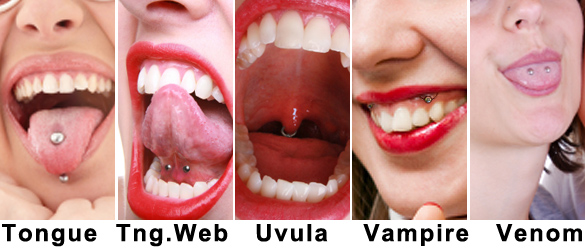
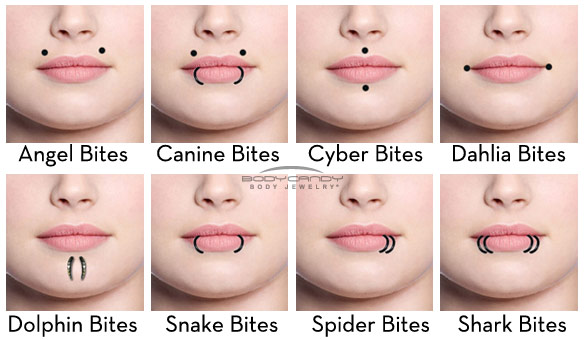
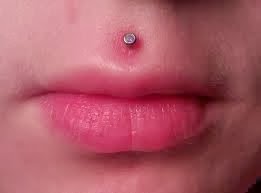
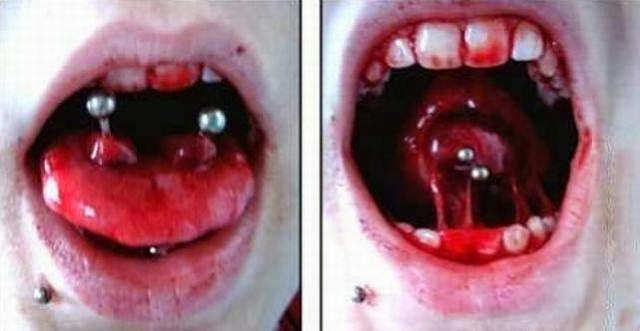
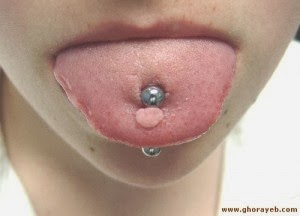
PIERCING NA BOCA
Se você achou bonitinho ou “COOL”, esta pensando em colocar piercing ou seu filho/a te pediu para fazer um, leia as possíveis consequências antes de fazer e/ou autorizar!!
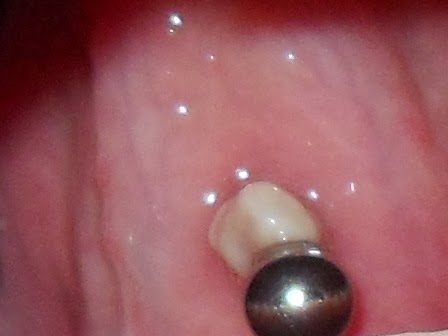
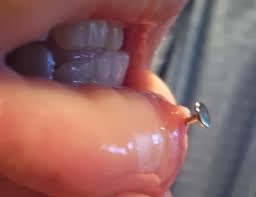
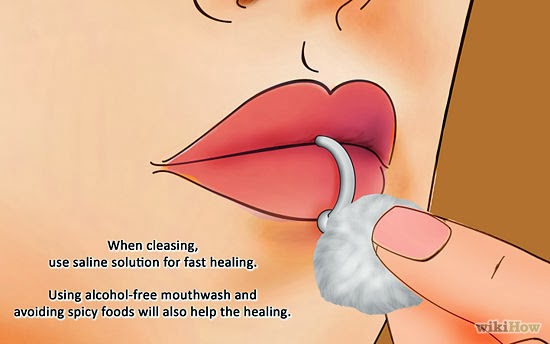
O piercing colocado na língua, lábios ou bochechas envolvem riscos maiores do que os colocados na orelha.
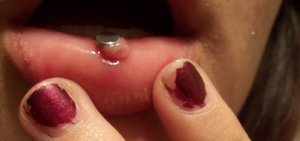
Inflamações
A colocacão do piercing e até mesmo a presença dele, pode causar inflamações e reações alérgicas no local perfurado.
Doenças transmissíveis pelo sangue
 O piercing da boca foi identificado pelo Instituto Nacional de Saúde como uma possível forma de transmissão da hepatite B, C, D e G, a esterilização e uso de descartáveis deve ser exigido!
O piercing da boca foi identificado pelo Instituto Nacional de Saúde como uma possível forma de transmissão da hepatite B, C, D e G, a esterilização e uso de descartáveis deve ser exigido!
Endocardite
É a inflamação das válvulas e dos tecidos cardíacos. A ferida causada pela perfuração dá às bactérias da boca a oportunidade de entrar na corrente sanguínea, podendo chegar ao coração.
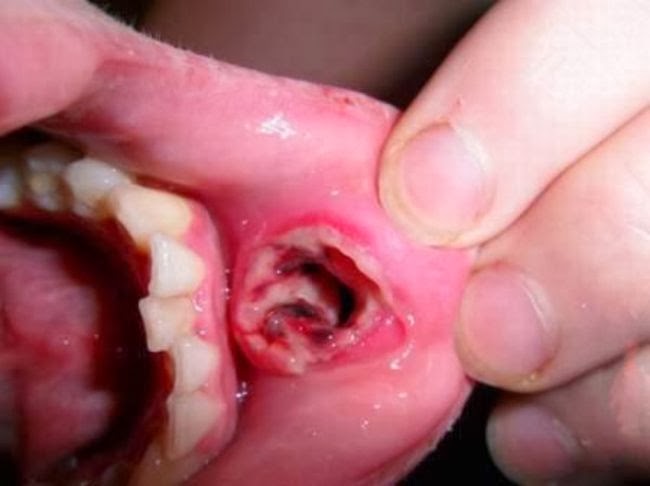 É fato que o piercing é uma agressão local, que pode modificar os tecidos da cavidade bucal, transformando-os numa lesão com aspecto branco (leucoplasia), e toda leucoplasia pode se tornar um câncer. Principalmente quando associado ao álcool e ao cigarro que são causadores de câncer bucal, pela sua ação química e física.
É fato que o piercing é uma agressão local, que pode modificar os tecidos da cavidade bucal, transformando-os numa lesão com aspecto branco (leucoplasia), e toda leucoplasia pode se tornar um câncer. Principalmente quando associado ao álcool e ao cigarro que são causadores de câncer bucal, pela sua ação química e física.
Caso um vaso sanguíneo seja perfurado pela agulha durante o procedimento de colocação, pode haver um sangramento difícil de ser controlado.
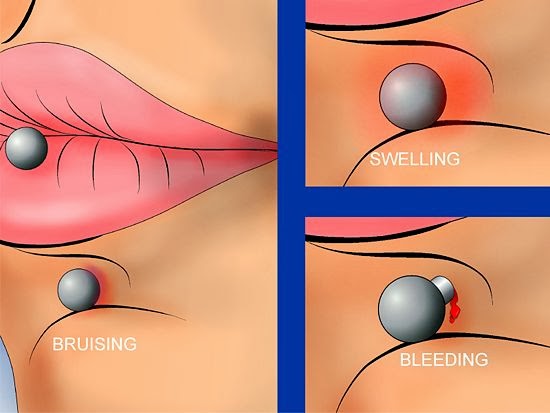
Dor e inchaço
Ferimento e retração na gengiva
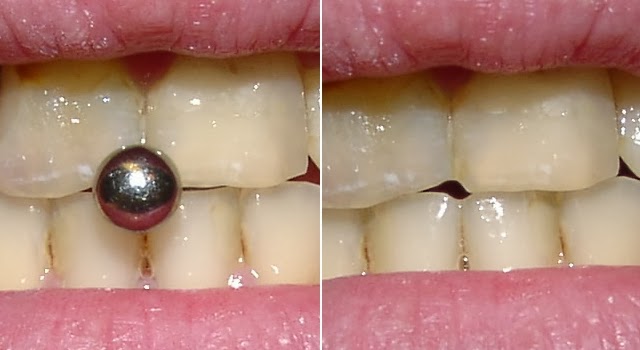
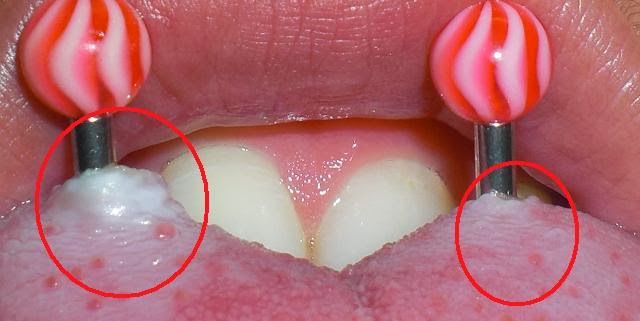
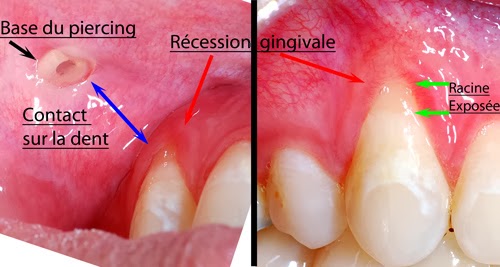 As peças de metal não só podem ferir o tecido da gengiva que é sensível, mas também podem causar retração gengival. A retração gengival tem aparência desagradável e torna seus dentes mais vulneráveis a cáries e a periodontite.
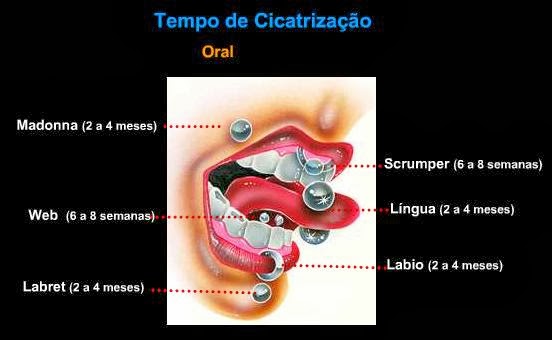
As peças de metal não só podem ferir o tecido da gengiva que é sensível, mas também podem causar retração gengival. A retração gengival tem aparência desagradável e torna seus dentes mais vulneráveis a cáries e a periodontite.Tempo de cicatrização
Importante:
Mas não deixe de ir ao dentista se sentir qualquer tipo de dor ou algum outro problema. Por causa dos riscos envolvidos mesmo depois que a ferida da perfuração desaparece (como é o caso de engolir peças soltas ou danificar os dentes), a melhor coisa é não fazer piercing oral.
Fonte: Richardson, J. D. Indiana; Bozelli; Colgate-Palmolive
HERPES LABIAL
Labial
 O herpes labial é uma infecção crónica causada pelo vírus herpes
O herpes labial é uma infecção crónica causada pelo vírus herpessimplex, um vírus altamente contagioso. Quando as lesões estão à vista que o risco de contágio é maior.
uma a três semanas após o contágio, e desaparecem ao fim de sete a dez dias.
Contudo, o vírus permanece no organismo,
adormecido (latente), instalando-se nas células nervosas, à espera de ser
reactivado. Factores como stress, febre, menstruação e exposição ao sol podem
ser responsáveis pela reactivação.
partilha de objectos de uso pessoal como lâminas de barbear, toalhas, pratos,
copos e talheres, batons e outros cosméticos constituem uma porta de entrada do
vírus no organismo.
Como tratar:
De aplicação tópica (local), sob a forma de creme ou pomada, os medicamentos
utilizados no tratamento do herpes labial aliviam os sintomas e aceleram a
cicatrização das lesões.
O herpes labial é crónico mas é possível prevenir, basta ter alguns
cuidados consigo e com os outros:
- Evite
o contacto directo (beijos, por exemplo) sempre que as lesões estejam
presentes, sobretudo com crianças e pessoas com o sistema imunitário
deprimido;
- Não
partilhe objectos de uso pessoal (talheres e escovas dentárias por exemplo);
- Lave
sempre bem as mãos e evite levá-las a outras partes do corpo (sobretudo
aos olhos e genitais) pelo risco de alastramento a outras zonas do corpo;
- Evite
praticar sexo oral, mesmo com preservativo, caso apresente lesões activas;
- Evite
os potenciais factores de reactivação do vírus – use sempre protector
solar.
A EVOLUÇÃO DOS COMPONENTES DO APARELHO FIXO
Os aparelhos fixos estão entre os aparelhos mais antigos e estudados que existem, em 1992, pesquisadores ingleses se surpreenderam ao encontrar uma múmia exótica nas margens do rio Nilo, no Egito. A cabeça do cadáver, com idade estimada por arqueólogos entre 3.000 e 2.500 anos de idade, ostentava uma espécie de aparelho dentário. Era uma tira de metal, que prendia os dentes mais tortos da vaidosa múmia.
Os aparelhos fixos recebem este nome por serem presos ao dente por resinas ou cimentos especiais.
Consistem basicamente de:
Antigamente, todos os dentes eram envoltos por Bandas (anéis que envolvem o dente), e os Brackets eram soldados as Bandas, os Fios continham dobras (alças), conforme a necessidade de movimentação dentária e estas eram feitas a mão pelo ortodontista. Logo as consultas eram mais demoradas, os materiais eram todos importados e o custo de uma aparelho fixo era bem mais caro!
Com o advento das modernas técnicas de colagem, as bandas foram quase que extintas, salvo os ortodontistas mais caprichosos e conservadores que ainda as utilizam, Os Brackets são atualmente, pequenos e muito discretos. A maioria dos aparelhos fixos é feita de aço inoxidável, mas hoje em dia temos os aparelhos estéticos feitos de porcelana e sua versão mais barata de resina (que pigmenta com o tempo).
Os Fios mudaram muito e hoje em dia não são apenas de aço inoxidável, já existem Fios chamados de ¨modernos¨ que são compostos de níquel, titâneo, cobalto, molibideno e outros materiais e liga metálicas.
Os Elásticos que foram a modernidade na época em que se prendia o Fio ao Bracket co amarrilho metálico, hoje já esta sendo substituído por ¨clips¨ presos ao próprio Bracket nos chamados ¨auto-ligados¨, mas suas varias cores e formatos ainda fazem sucesso com a garotada!
|
Existem diversos tipos de aparelho, dos importados mais caros aos nacionais mais baratos, diferentes técnicas e filosofias de ortodontia. Entretanto, os aparelhos fixos têm em comum a capacidade de controlar totalmente a movimentação dentária, permitindo, ainda, que pequenos detalhes sejam artisticamente pelo ortodontista, o que confere a cada caso uma individualização única, ou seja, o ortodontista pode movimentar sutilmente os dentes através de dobras no fio para encontrar a posição ideal de cada dente.
|
Por isso procure um Ortodontista para realizar seu tratamento, o conhecimento do Especialista faz TODA diferença ao tratamento!
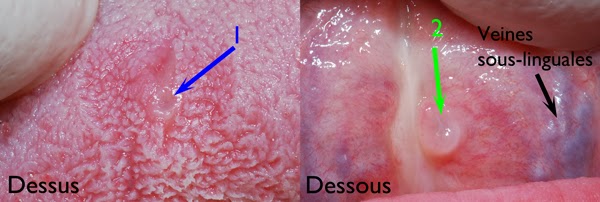
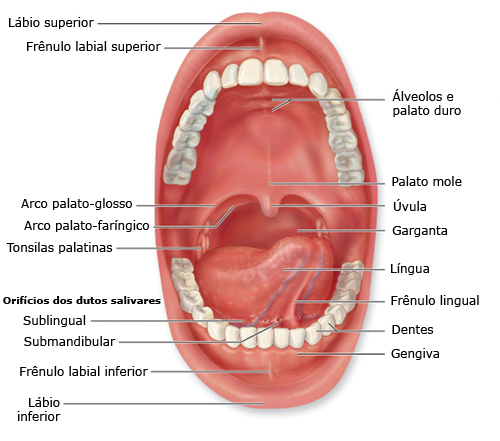
VAMOS CONHECER NOSSA BOCA!!!
Agora você já consegue identificar as partes da sua boca, viu como é legal aprender!!!
AUTOEXAME DA BOCA
Autoexame da Boca
O autoexame da boca é um método simples para identificar anormalidades existentes na mucosa bucal. Para a realização do autoexame são necessários um espelho e um ambiente bem iluminado.
Veja como é a técnica:
1. Lave bem a boca e remova as próteses dentárias, se for o caso.
2. De frente para o espelho, observe a pele do rosto e do pescoço. Veja se encontra algum sinal que não tenha notado antes. Toque suavemente, com a ponta dos dedos, todo o rosto.
3. Puxe com os dedos o lábio inferior para baixo, expondo a sua parte interna. Em seguida, palpe todo o lábio. Puxe o lábio superior para cima e repita a palpação.
4. Com a ponta de um dedo indicador, afaste a bochecha para examinar a parte interna da mesma. Faça isso nos dois lados.
5. Com a ponta de um dedo indicador, percorra toda a gengiva superior e inferior.
6. Introduza o dedo indicador por baixo da língua e o polegar da mesma mão por baixo do queixo e procure palpar todo o soalho da boca.

7. Incline a cabeça para trás, e abrindo a boca o máximo possível examine atentamente o céu da boca. Palpe com um dedo indicador todo o céu da boca, em seguida diga ÁÁÁÁ… e observe o fundo da garganta.
8. Ponha a língua para fora e observe a sua parte de cima. Repita a observação com a língua levantada até o céu da boca (palato). Em seguida, puxando a língua para a esquerda, observe o lado direito da mesma. Repita o procedimento para o lado esquerdo, puxando a língua para a direita.
9. Estique a língua para fora, segurando-a com um pedaço de gaze ou pano, e palpe em toda a sua extensão com os dedos indicador e polegar da outra mão.
10. Examine o pescoço. Compare os lados direito e esquerdo e veja se há diferença entre eles. Depois, palpe o lado esquerdo do pescoço com a mão direita. Repita o procedimento para o lado direito, palpando-o com a mão esquerda. Veja se existem caroços ou áreas endurecidas.
11. Finalmente, introduza um dos polegares por debaixo do queixo e palpe suavemente todo o seu contorno inferior.
Faça o autoexame regularmente. A cada seis meses ou um ano, vá ao dentista para a realização do exame clínico da boca. Se você achar que encontrou alguma alteração na sua boca, procure um profissional de saúde o mais rápido possível.
Fonte:
Câncer: A Informação Pode Salvar Vidas. Comunicação social – Instituto
Nacional de Câncer (INCA), 2009.
Falando Sobre Câncer da Boca –
Instituto Nacional de Câncer (INCA). Rio de Janeiro, 2002.